Стимуляция большеберцового нерва в лечении гиперактивного мочевого пузыря
Согласно определению международного общества по удержанию мочи (International Continence Society, 2002) под синдромом гиперактивного мочевого пузыря (ГМП) понимают состояние, характеризующееся императивными позывами к мочеиспусканию, с или без недержания мочи на фоне позыва, часто сопровождающееся учащенным мочеиспусканием как в дневное, так и в ночное время. Диагноз ГМП – диагноз исключения, должны быть исключены другие причины, которые могут вызывать вышеописанные симптомы (инфекция мочевых путей, камень мочевого пузыря и др.).
Более 400 миллионов человек по всему миру страдают от ГМП, что составляет около 12-17%. Треть данных пациентов (около 36%) отмечает недержание мочи на фоне императивного позыва к мочеиспусканию. Наиболее часто ГМП встречается у пожилых людей. Так, к примеру, распространенность данной патологии среди людей старше 75 лет составляет около 40%. ГМП не является жизнеугрожающим состоянием, но значительно снижает качество жизни пациентов.
Считается, что симптомы ГМП возникают вследствие непроизвольных сокращений мышцы мочевого пузыря (детрузора) в фазу наполнения. Данные сокращения (детрузорная гиперактивность) выявляются при помощи уродинамического исследования приблизительно у 64% людей с ГМП. Но не всегда детрузорная гиперактивность сопровождается симптомами ГМП. На основании имеющихся данных было показано, что в 17% случаев пациенты с непроизвольными сокращениями мышцы мочевого пузыря в фазу наполнения не испытывали каких-либо симптомов нижних мочевых путей.
Основные принципы лечения ГМП
Согласно рекомендациям американской ассоциации урологов по диагностике и лечению ГМП от 2012г (пересмотр от 2014г) все методы терапии разделены на 3 группы:
Поведенческая терапия (тренировка мочевого пузыря, упражнеия для мышц тазового дна, ограничение потребления жидкости и др.). Данный вид терапии может использоваться как самостоятельно, так и в комбинации с фармакотерапией. Более подробно о данном методе лечения Вы можете прочитать по данной ссылке:
Фармакотерапия (препараты из группы М-холиноблокаторов, Бета-3-адреномиметиков). При использовании М-холиноблокаторов следует отдать предпочтение препаратам с медленным высвобождением, т.к. риск возникновения побочных эффектов при их использовании меньше. При неэффективности терапии каким-либо из препаратов данной группы следует попробовать увеличить дозировку, или перейти на другой препарат из той же группы или группы бета-3-адреномиметиков. М-холиноблокаторы противопоказаны у пациентов с закрытоугольной глаукомой.
К третьей группе относятся такие методы лечения как внутридетрузорная инъекция Ботулинического токсина типа А, стимуляция большеберцового нерва, сакральная нейромодуляция.
Стимуляция большеберцового нерва
Чрезкожная стимуляция большеберцового нерва является малоинвазивной процедурой, выполняемой в амбулаторных условиях. В ходе процедуры в область проекции большеберцового нерва устанавливается тонкий электрод, который в последующем подключается к нейростимулятору (рис.1).
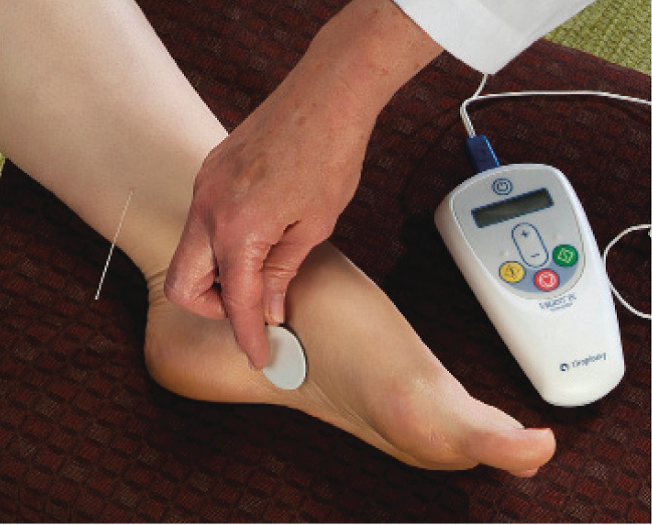
Рис.1
Правильность положения электрода проверяется путем подачи по нему электрических импульсов и оценки двигательного (сгибание/разгибание большого пальца ноги, рис.2) и/или чувствительного (ощущение пульсации исходящее из места постановки электрода, рис.3) ответа.
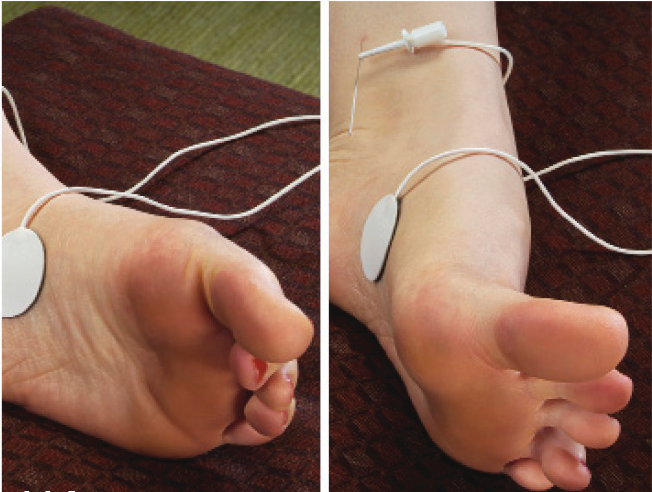 Рис.2 |
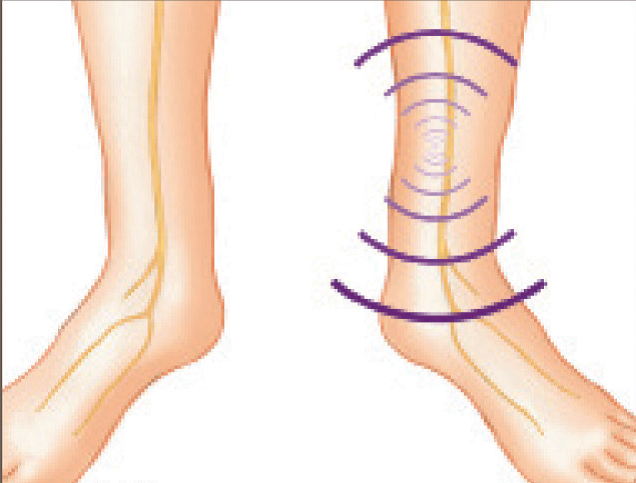 Рис.3 |
После проведения подготовительных мероприятий начинается процесс стимуляции большеберцового нерва (рис.4). Продолжительность одного сеанса составляет 30 минут. Сеансы проходят еженедельно в течение 12 недель.

Рис.4
Эффективность стимуляции большеберцового нерва
На сегодняшний день имеются несколько качественных исследований, доказывающих эффективность стимуляции большеберцового нерва в лечении ГМП. Согласно одному из таких исследований (Overactive Bladder Innovative Therapy or OrBIT) субъективное излечение/улучшение отметили 79,5% пациентов в группе стимуляции, против 54,8% пациентов в контрольной группе, получавших М- холинолитик Толтеродин. Объективные данные (уменьшение кол-ва мочеиспусканий, эпизодов недержания мочи на фоне императивного позыва к мочеиспусканию, интенсивности императивного позыва, кол-ва ночных мочеиспусканий) были оценены через 12 недель с момента начала терапии и были схожи в обеих группах.
В другом исследовании (The Study of Urgent PC vs. Sham Effectiveness in the Treatment of Overactive Bladder Symptoms or SUmiT)
была продемонстрирована эффективность стимуляции большеберцового нерва в сравнении с плацебо. В исследуемой группе значительное улучшение отметили 54,5%, в то время как в контрольной всего 20,9%. И это лишь малая часть исследований, доказывающих эффективность данного метода в лечении ГМП.
Осложнения стимуляции большеберцового нерва
По данным имеющейся литературы не было зафиксировано ни одного серьезного осложнения после стимуляции большеберцового нерва. Лишь некоторые пациенты отмечали незначительную/умеренную болезненность в месте постановки электрода, в большинстве же своем пациенты, в т.ч. и дети, переносили процедуру хорошо.
Длительность эффекта стимуляции большеберцового нерва
Единственным недостатком стимуляции большеберцового нерва можно считать необходимость в последующих повторных сессиях раз в 3-4 недели. При такой частоте повторных визитов 94-96% пациентов, отметивших улучшение в ходе первых 12 недель терапии, сохранят положительный эффект.
