Роль трансуретральной резекции в лечении мочепузырного болевого синдрома (тип 3Х)
Для начала хотелось бы пару слов посвятить патологии, о лечении которой идет речь в данной статье. Термин «мочепузырный болевой синдром» был предложен в 2006г европейским обществом по изучению интерстициального цистита / синдрома болезненного мочевого пузыря (ESSIC).
В соответствии с определением, предоставленным ESSIC, установить диагноз «мочепузырный болевой синдром» можно при наличие следующих критериев:
- Тазовая боль, давление, дискомфорт в области мочевого пузыря длительностью более 6 мес.;
- Наличие одного и более симптомов нижних мочевых путей (постоянный позыв к мочеиспусканию, частое мочеиспускание и др.);
- Отсутствие других объективных причин вышеописанных симптомов.
Ниже приведен краткий список заболеваний, которые имеют схожие симптомы с мочепузырным болевым синдромом.
| Заболевание | Метод диагностики |
| Рак мочевого пузыря | Анализ мочи на наличие атипичных клеток, цистоскопия и биопсия |
| Рак простаты | Пальцевое ректальное исследование, анализ крови на ПСА общий |
| Инфекция | Посев мочи |
| Обструкция нижних мочевых путей | Урофлоуметрия, УЗИ мочевого пузыря |
| Гиперактивный мочевой пузырь | Комплексное уродинамическое исследование |
Данный, далеко не полный, список заболеваний приведен для того, чтобы пациент понимал для чего назначается то или иное исследование. Некоторые из них, как например комплексное уродинамическое исследование, не входят в список обязательного обследования и выполняются только в случае наличия определенных показаний.
После установления диагноза требуется определить тип мочепузырного болевого синдрома. Для этого пациенту выполняется цистоскопия с гидродистензией и последующей биопсией стенок мочевого пузыря. Данное исследование выполняется в условиях операционной под общей или регионарной анестезией, поэтому требует прохождения полного предоперационного обследования и консультации анестезиолога.
Стандартизированный протокол проведения цистоскопии с гидродистензией
Пациент находится в литотомической позиции (рис.1)
Ригидный цистоскоп (рис.2) заводится по уретре в мочевой пузырь.

Пузырь полностью опорожняется. В последствие происходит наполнение мочевого пузыря до достижения внутрипузырного давления равного 80 см водного столба.
Для этого емкость со стерильным физиологическим раствором устанавливают на 80 см выше лонного сочленения. При достижении указанного выше давления приток мочи останавливается. Время дистензии – 3 мин. В последующем происходит опорожнение мочевого пузыря. Оценивается цвет и объем выделенной жидкости. Последний указывает на максимальную емкость мочевого пузыря.
Повторное наполнение мочевого пузыря осуществляется до 1/3 – 2/3 от максимальной емкости мочевого пузыря (до достижения оптимальной визуализации для проведения цистоскопии и биопсии).
Во время цистоскопии (рис.3) описываются изменения передней, задней, боковых стенок и дна мочевого пузыря.
После цистоскопии выполняется биопсия пузыря. В дополнение к биоптатам из измененных участков, берется минимум 3 дополнительных биоптата (из боковых стенок и дна мочевого пузыря). В конце исследования устанавливается уретральный катетер.
В зависимости от полученных в ходе исследования данных определяется тип заболевания:
| Цистоскопия с гидродистензией | |||||
| Не выполнялась | Без изменений | Гломеруляции | «Язвы» Гуннера | ||
| Биопсия | Не выполнялась | ХХ | 1Х | 2Х | 3Х |
| Без изменений | ХА | 1A | 2A | 3А | |
| Неубедительные данные | ХВ | 1B | 2B | 3В | |
| Положительный результат | ХС | 1C | 2C | 3С | |
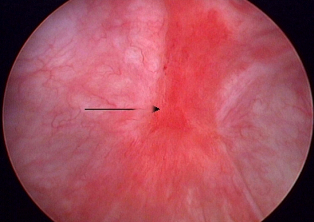
Одной из находок во время цистоскопии с гидродистензией являются «язвы» Гуннера (рис.4 и 5)
Рис. 4 и 5
 |
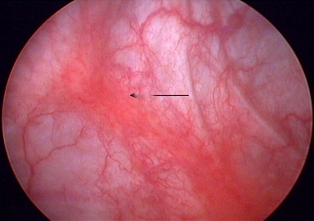 |
Они представляют собой ограниченные участки гиперемии с мелкими сосудами сходящимися к рубцу, расположенному в центре образования, на котором имеется налет фибрина или сгусток крови. При растяжении стенки мочевого пузыря данные участки надрываются и при этом незначительно кровоточат.
Описанные выше образования встречаются приблизительно у 50% пациентов с мочепузырным болевым синдромом. Данные цифры предоставлены специализированными центрами. На практике, «язвы» Гуннера диагностируются гораздо реже и связано это в большинстве случаев с выполнением цистоскопии без гидродистензии, отсутствием опыта у исследователя.
При обнаружении «язв» Гуннера рекомендовано выполнение их трансуретральной резекции. Данная рекомендация основана на ряде научных работ, в ходе которых была установлена его высокая степень эффективности.
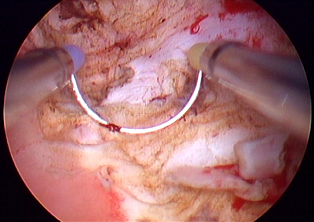
Одной из таких работ является труд Peeker R и его коллег, опубликованный в 2000г в международном урогинекологическом журнале (Peeker R, Aldenborg F, Fall M. Complete transurethral resection of ulcers in classic interstitial cystitis. Int Urogynecol J Pelvic Floor Dysfunct 2000;11:290-5). В ходе данного исследования трансуретральная резекция «язв» Гуннера была выполнена у 103 пациентов (рис.6 и 7). Из них около 90% отметило улучшение симптомов. По условиям исследования ремиссия была определена как отсутствие симптомов более 3 лет после операции, достигнуть ремиссии удалось у 38.9% пациентов.
Рис. 6 и 7
 |
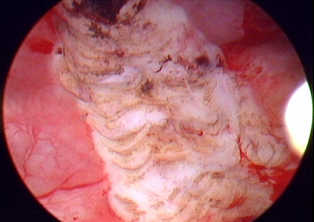 |
Рис. 8 и 9 демонстрируют участки слизистой, после трансуретральной резекции «язв» Гуннера через год после операции.
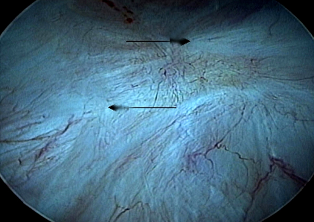 |
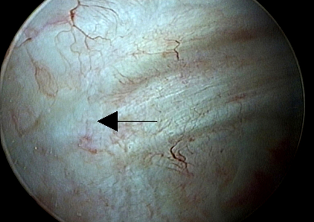 |
Основными осложнениями в ходе операции и раннем послеоперационном периоде являются кровотечение, перфорация мочевого пузыря, травма уретры, инфекция мочевых путей, образование дивертикула мочевого пузыря. В отдаленном периоде возможно возникновение контрактуры мочевого пузыря. Возвращаясь к указанному выше исследованию, частота контрактуры мочевого пузыря достигала 21%, из них у 63% контрактура возникла в течение 2 лет после операции. Хотя контрактура мочевого пузыря указывается как осложнение после трансуретральной резекции «язв» Гуннера, их взаимосвязь не доказана и, возможно, это всего лишь прогрессирование основного заболевания.
